心臓発作

ほとんどの心臓発作は、冠動脈の 1 つを詰まらせる血栓によって引き起こされます。冠動脈は心臓に血液と酸素を運びます。血流が遮断されると、心臓は酸素が不足し、心臓細胞が死滅します。
これの医学用語は心筋梗塞です。
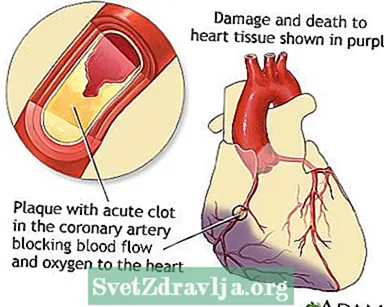
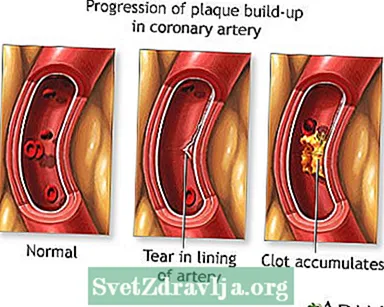
プラークと呼ばれる物質が冠動脈の壁に蓄積することがあります。このプラークは、コレステロールと他の細胞で構成されています。
心臓発作は、次の場合に発生する可能性があります。
- プラークの破壊が起こります。これにより、血小板やその他の物質がその部位で血栓を形成し、酸素を運ぶ血液の大部分またはすべてが心筋の一部に流れないようにします。これは、心臓発作の最も一般的な原因です。
心臓発作の原因は必ずしもわかっているわけではありませんが、よく知られた危険因子があります。
心臓発作が発生する可能性があります:
- 休んでいるときや寝ているとき
- 身体活動が突然増加した後
- 寒い時期に外で活動するとき
- 病気を含む突然の深刻な感情的または身体的ストレスの後
多くの危険因子が、プラークの蓄積と心臓発作の発症につながる可能性があります。
心臓発作は医療上の緊急事態です。心臓発作の症状がある場合は、すぐに 119 番または最寄りの緊急通報番号に電話してください。
- 車で病院に向かおうとしないでください。
- 待たないで下さい。心臓発作の早い時間に突然死のリスクが最も高くなります。
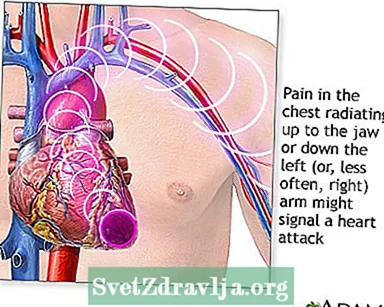
胸痛は、心臓発作の最も一般的な症状です。
- 体の一部だけに痛みを感じたり、
- 痛みは胸から腕、肩、首、歯、顎、腹部、または背中に移動します
痛みは、重度または軽度の場合があります。次のように感じることができます:
- 胸の周りのタイトなバンド
- ひどい消化不良
- 重い何かが君の胸に乗っている
- 圧迫または強い圧力
ほとんどの場合、痛みは 20 分以上続きます。安静と血管を弛緩させる薬(ニトログリセリンと呼ばれる)では、心臓発作の痛みを完全に和らげることはできません。症状が消えたり戻ったりすることもあります。
心臓発作の他の症状には、次のようなものがあります。
- 不安
- 咳
- 失神
- 立ちくらみ、めまい
- 吐き気と嘔吐
- 動(心臓の鼓動が速すぎる、または不規則な感じ)
- 呼吸困難
- 非常に重い発汗
一部の人々(高齢者、糖尿病患者、女性を含む)では、胸痛がほとんどまたはまったくない場合があります。または、息切れ、疲労、脱力感などの非定型症状がみられることがあります。 「静かな心臓発作」は、無症状の心臓発作であり、発生する可能性もあります。
医療提供者が身体検査を行い、聴診器を使用して胸の音を聞きます。
- プロバイダーは、肺の異常な音 (パチパチと呼ばれる)、心雑音、またはその他の異常な音を聞くことがあります。
- 脈が速い、または不均一である可能性があります。
- 血圧は正常、高い、または低い場合があります。
心臓の損傷を探すために心電図 (ECG) があります。多くの場合、心電図の特定の変化は心臓発作を起こしていることを示していますが、心電図の変化がなくても心臓発作が発生することがあります。
心臓組織に損傷があるかどうかは、血液検査でわかります。この検査により、心臓発作を起こしていることが確認できます。このテストは、時間をかけて繰り返されることがよくあります。
冠動脈造影は、病気の進行中にすぐに行うことも、後で行うこともできます。
- この検査では、特別な染料と X 線を使用して、血液が心臓をどのように流れるかを調べます。
- これは、医師が次に必要な治療を決定するのに役立ちます。
入院中に行われる可能性のある心臓の検査には、次のようなものがあります。
- ストレステストを伴う、または伴う心エコー検査
- 運動負荷試験
- 核ストレス試験
- 心臓CTスキャンまたは心臓MRI
即時治療
- あなたは心臓モニターに接続されているので、医療チームはあなたの心臓がどのくらい定期的に拍動しているかを確認できます。
- 酸素が届きます。
- 静脈ライン (IV) は、静脈の 1 つに配置されます。薬や液体はこの IV を通過します。
- 胸の痛みを和らげるために、ニトログリセリンとモルヒネを摂取することがあります。
- 安全でない場合を除いて、アスピリンを受け取ることができます。その場合は、血栓を防ぐ別の薬が投与されます。
- 危険な心拍数の異常 (不整脈) は、薬や電気ショックで治療できます。
緊急時の対応
血管形成術は、心臓に血液を供給する狭窄または閉塞した血管を開く処置です。
- 血管形成術は、多くの場合、治療の最初の選択肢です。病院に到着してから 90 分以内、通常は心臓発作後 12 時間以内に行う必要があります。
- ステントは、冠動脈内で開く (拡張する) 小さな金属メッシュ チューブです。ステントは通常、血管形成術後または血管形成術中に配置されます。動脈が再び閉じるのを防ぎます。
血栓を壊す薬が投与される場合があります。これを血栓溶解療法といいます。これらの薬は、症状の発現後すぐに、通常は発症後12時間以内、理想的には病院に到着してから30分以内に投与するのが最善です。
一部の人々は、心臓に血液を供給する狭窄または閉塞した血管を開くために、心臓バイパス手術を受けることもあります。この手順は、冠動脈バイパス手術および/または心臓手術とも呼ばれます。
心筋梗塞後の治療
数日後、退院となります。
薬の服用が必要になる可能性が高く、生涯にわたって薬を服用する必要があります。薬の服用を中止または変更する前に、必ず医療提供者に相談してください。特定の薬を止めることは致命的です。
医療チームのケアの下で、次のことを学びます。
- あなたの心臓の問題を治療し、より多くの心臓発作を防ぐための薬の服用方法
- 心臓に良い食事の食べ方
- 安全にアクティブに運動する方法
- 胸が痛いときの対処法
- 禁煙する方法
心臓発作後には、強い感情が一般的です。
- あなたは悲しい思いをするかもしれません
- 何をするにも気をつけようと不安や心配を感じるかもしれません
これらの感情はすべて正常です。ほとんどの人は 2 ~ 3 週間後に消失します。
また、病院を出て帰宅するときも、疲れを感じることがあります。
心臓発作を起こした人のほとんどは、心臓リハビリテーション プログラムに参加しています。
心臓病を持つ人々のための支援グループに参加することで、多くの人が恩恵を受けます。
心臓発作の後、再び心臓発作を起こす可能性が高くなります。
心臓発作後の健康状態は、次のようないくつかの要因に左右されます。
- 心筋と心臓弁の損傷量
- そのダメージがどこにあるのか
- 心臓発作後のあなたの医療
心臓が以前のように血液を体に送り出すことができなくなった場合、心不全を発症する可能性があります。異常な心拍リズムが発生する可能性があり、生命を脅かす可能性があります。
ほとんどの人は、心臓発作の後、ゆっくりと通常の活動に戻ることができます。これには性行為が含まれます。どの程度の活動があなたにとって良いかについては、プロバイダーに相談してください。
心筋梗塞; MI;急性心筋梗塞; ST - 上昇型心筋梗塞。非ST - 上昇型心筋梗塞。 NSTEMI; CAD - 心臓発作。冠動脈疾患 - 心臓発作
- 血管形成術とステント - 心臓 - 放電
- コレステロール - 薬物治療
- コレステロール - あなたの医者に何を尋ねるべきか
- 心臓発作 - 放電
- 心臓発作 - 医師に何を聞くべきか
- 心不全 - 医師に何を聞くべきか
- 高血圧 - 医師に何を聞くべきか
- ワルファリンの服用 (Coumadin、Jantoven) - 医師に何を聞くべきか
- ワーファリン(クマディン)の服用
 ハート - 真ん中の断面
ハート - 真ん中の断面 ハート - 正面図
ハート - 正面図 冠動脈におけるプラークの進行性の蓄積
冠動脈におけるプラークの進行性の蓄積 急性心筋梗塞
急性心筋梗塞 心筋梗塞後の心電図波形のトレース
心筋梗塞後の心電図波形のトレース 後心動脈
後心動脈 前心動脈
前心動脈 心臓発作の症状
心臓発作の症状 顎の痛みと心臓発作
顎の痛みと心臓発作
アムステルダム EA、ウェンガー NK、ブリンディス RG、他非 ST 上昇型急性冠症候群患者の管理に関する 2014 年 AHA/ACC ガイドライン: 米国心臓病学会/米国心臓協会の実践ガイドラインに関するタスクフォースの報告書。 J・アム・コル・カルディオール. 2014;64(24):e139-e228。 PMID: 25260718 pubmed.ncbi.nlm.nih.gov/25260718/。
Arnett DK、Blumenthal RS、Albert MA など。心血管疾患の一次予防に関する 2019 ACC/AHA ガイドライン: 米国心臓病学会/米国心臓協会の診療ガイドラインに関するタスクフォースのレポート。 サーキュレーション. 2019;140(11):e596-e646。 PMID: 30879355 pubmed.ncbi.nlm.nih.gov/30879355/。
ボーフラ EA、モロー DA。 ST 上昇型心筋梗塞: 管理。で:Zipes DP、Libby P、Bonow RO、Mann DL、Tomaselli GF、Braunwald E、eds。 ブラウンヴァルトの心臓病: 心臓血管医学の教科書.第 11 版ペンシルバニア州フィラデルフィア: エルゼビア。 2019:第59話。
Giugliano RP、Braunwald E.非ST上昇急性冠症候群。で:Zipes DP、Libby P、Bonow RO、Mann DL、Tomaselli GF、Braunwald E、eds。 ブラウンヴァルトの心臓病: 心臓血管医学の教科書.第 11 版ペンシルバニア州フィラデルフィア: エルゼビア。 2019:第60話。
O'Gara PT、Kushner FG、Ascheim DD、他ST 上昇型心筋梗塞の管理に関する 2013 年 ACCF/AHA ガイドライン: 米国心臓病学会/米国心臓協会の実践ガイドラインに関するタスクフォースの報告書。 J・アム・コル・カルディオール. 2013;61(4):485-510。 PMID: 23256913 pubmed.ncbi.nlm.nih.gov/23256913/。
シリカ BM、リビー P、モロー DA。 ST 上昇型心筋梗塞: 病態生理学と臨床進化。で:Zipes DP、Libby P、Bonow RO、Mann DL、Tomaselli GF、Braunwald E、eds。 ブラウンヴァルトの心臓病: 心臓血管医学の教科書.第 11 版ペンシルバニア州フィラデルフィア: エルゼビア。 2019:第58話。
Tamis-Holland JE、Jneid H、Reynolds HR、他閉塞性冠動脈疾患がない場合の心筋梗塞患者の現代的な診断と管理: アメリカ心臓協会による科学的声明。 サーキュレーション. 2019;139(18):e891-e908。 PMID: 30913893 pubmed.ncbi.nlm.nih.gov/30913893/。