脳卒中

脳卒中は、脳の一部への血流が停止したときに発生します。脳卒中は、「脳発作」と呼ばれることもあります。
血流が数秒以上遮断されると、脳は栄養や酸素を得ることができなくなります。脳細胞は死滅し、永続的な損傷を引き起こす可能性があります。
脳卒中は、脳内の血管が破裂して頭の中で出血する場合にも起こります。
脳卒中には大きく分けて次の 2 種類があります。
- 虚血性脳卒中
- 出血性脳卒中
虚血性脳卒中は、脳に血液を供給する血管が血栓によって閉塞した場合に発生します。これは、次の 2 つの方法で発生する可能性があります。
- すでに非常に細い動脈に血栓ができることがあります。これは血栓性脳卒中と呼ばれます.
- 血栓は、脳の血管の別の場所や体の他の部分から剥がれ落ち、脳に到達することがあります。これは脳塞栓症、または塞栓性脳卒中と呼ばれます。
虚血性脳卒中は、動脈を詰まらせる可能性のあるプラークと呼ばれる粘着性の物質によって引き起こされることもあります。
出血性脳卒中は、脳の一部の血管が弱くなって破裂して発生します。これにより、血液が脳に漏れ出します。一部の人々は、脳の血管に欠陥があるため、これが起こりやすくなります。これらの欠陥には次のものが含まれます。
- 動脈瘤(血管壁の弱い部分で、血管が膨らんだり、膨らんだりする)
- 動静脈奇形 (AVM; 動脈と静脈の間の異常な接続)
- 脳アミロイドアンギオパチー (CAA; アミロイドと呼ばれるタンパク質が脳の動脈の壁に蓄積する状態)
出血性脳卒中は、ワルファリン (Coumadin) などの抗凝固薬を服用しているときにも発生することがあります。血圧が非常に高いと、血管が破裂し、出血性脳卒中を引き起こす可能性があります。
虚血性脳卒中は出血を起こし、出血性脳卒中になる可能性があります。
高血圧は、脳卒中の主な危険因子です。その他の主要なリスク要因は次のとおりです。
- 心房細動と呼ばれる不規則な心拍
- 糖尿病
- 脳卒中の家族歴
- 男性であること
- 高コレステロール
- 加齢、特に55歳以降
- 民族性 (アフリカ系アメリカ人は脳卒中で死亡する可能性が高い)
- 肥満
- 脳卒中または一過性脳虚血発作の既往(脳の一部への血流が短時間停止した場合に発生)
脳卒中のリスクは、次の場合にも高くなります。
- 動脈の狭窄が原因で心臓病や足の血流が悪くなっている人
- 喫煙、アルコールの過剰摂取、快楽薬の使用、高脂肪食、運動不足などの不健康な生活習慣がある人
- 経口避妊薬を服用している女性(特に喫煙者で35歳以上の女性)
- 妊娠中の女性は妊娠中のリスクが高くなります
- ホルモン補充療法を受けている女性
- 卵円孔開存 (PFO)、心臓の左心房と右心房 (上房) の間の穴
脳卒中の症状は、脳のどの部分が損傷したかによって異なります。場合によっては、脳卒中が起こったことに気付かないことがあります。
ほとんどの場合、症状は警告なしに突然発生します。しかし、症状は最初の 1 日か 2 日は断続的に発生することがあります。症状は通常、脳卒中が最初に発生したときに最も深刻ですが、徐々に悪化する場合があります。
脳出血が脳卒中の原因である場合、頭痛が起こることがあります。頭痛:
- 突然始まり、重症化することもある
- 横になっていると悪化する可能性があります
- 眠りから覚めます
- 姿勢を変えたり、屈んだり、緊張したり、咳をしたりすると悪化する
その他の症状は、脳卒中の重症度や、影響を受ける脳の部位によって異なります。症状には次のようなものがあります。
- 覚醒の変化(眠気、意識不明、昏睡を含む)
- 聴覚や味覚の変化
- 触覚に影響を与える変化、および痛み、圧力、または異なる温度を感じる能力
- 混乱または記憶喪失
- 嚥下障害
- 書き込みまたは読み取りの問題
- めまいや動きの異常感(めまい)
- 視力低下、複視、または完全な視力喪失などの視力の問題
- 膀胱または腸の制御の欠如
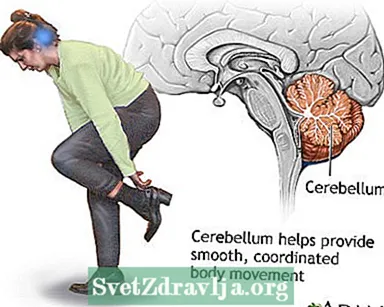
- バランスや協調の喪失、または歩行困難
- 顔、腕、または脚の筋力低下(通常は片側のみ)
- 体の片側のしびれまたはうずき
- 性格、気分、または感情の変化
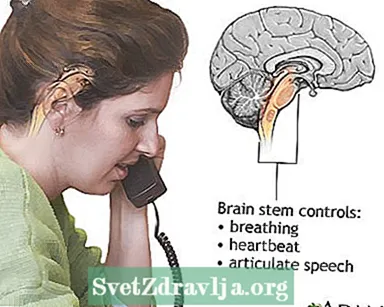
- 話すこと、または話している他の人を理解することが困難
医師は次の目的で身体検査を行います。
- 視覚、動き、感覚、反射神経、理解、会話に問題がないかチェックします。医師と看護師は、この検査を何度も繰り返して、脳卒中が悪化または改善しているかどうかを確認します。
- 聴診器で首の頚動脈を聴いて、異常な血流によって引き起こされるブルートと呼ばれる異常な音を聞きます。
- 高血圧をチェックします。
脳卒中の種類、場所、原因を見つけ、他の問題を除外するために、次の検査が行われる場合があります。
- 出血があるかどうかを判断するための脳のCTスキャン
- 脳卒中の位置を特定するための脳の MRI
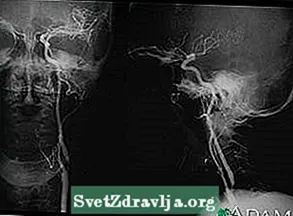
- 詰まっている血管や出血している血管を探すための頭部の血管造影
- 頸動脈のデュプレックス(超音波検査)により、首の頸動脈が狭くなっているかどうかを確認します。
- 心臓からの血栓が原因で脳卒中が引き起こされた可能性があるかどうかを確認するための心エコー図
- 脳内の異常な血管をチェックする磁気共鳴血管造影 (MRA) または CT 血管造影
その他のテストには次のようなものがあります。
- 血液検査
- けいれん発作があるかどうかを判断するための脳波図 (EEG)
- 心電図 (ECG) と心拍の監視
脳卒中は医療上の緊急事態です。迅速な治療が必要です。脳卒中の最初の兆候が見られたら、すぐに 119 番または地元の緊急通報番号に電話するか、緊急医療処置を受けてください。
脳卒中の症状がある人は、できるだけ早く病院に行く必要があります。
- 脳卒中が血栓によって引き起こされている場合は、血栓を溶かすために血栓を溶かす薬が投与されることがあります。
- 効果を得るには、この治療を最初に症状が始まってから 3 ~ 4 時間半以内に開始する必要があります。この治療を開始するのが早ければ早いほど、良い結果が得られる可能性が高くなります。
病院で行われるその他の治療法は、脳卒中の原因によって異なります。これらには次のものが含まれる場合があります。
- ヘパリン、ワルファリン (Coumadin)、アスピリン、クロピドグレル (Plavix) などの血液希釈剤
- 高血圧、糖尿病、高コレステロールなどの危険因子をコントロールする薬
- 症状を和らげたり、脳卒中の再発を防ぐための特別な処置または手術
- 栄養素と液体
理学療法、作業療法、言語療法、嚥下療法はすべて病院で始まります。嚥下に深刻な問題がある場合は、胃に栄養チューブ(胃stチューブ)が必要になる可能性があります。
脳卒中後の治療の目標は、できるだけ多くの機能を回復させ、将来の脳卒中を予防することです。
脳卒中からの回復は、入院中またはリハビリテーションセンターにいる間に始まります。病院やセンターから帰宅しても続きます。帰宅後は、必ずかかりつけ医に連絡してください。
サポートとリソースは、American Stroke Association -- www.stroke.org/en/help-and-support から入手できます。
脳卒中後の人の調子は、以下によって決まります。
- ストロークの種類
- 損傷を受けた脳組織の量
- どの身体機能が影響を受けているか
- どのくらい早く治療が施されるか
運動、思考、会話の問題は、多くの場合、脳卒中後数週間から数か月で改善します。
脳卒中を起こした人の多くは、脳卒中後数か月または数年で改善を続けます。
脳卒中を患った人の半数以上が、家で機能し、生活できます。他の人は自分自身の世話をすることができません。
血栓溶解薬による治療が奏功すると、脳卒中の症状が消えることがあります。しかし、多くの場合、患者はこれらの薬を受け取るのに十分な時間がかかり、または健康状態のためにこれらの薬を服用することができません。
血栓による脳卒中(虚血性脳卒中)の人は、脳内出血による脳卒中(出血性脳卒中)よりも生存率が高くなります。
2 番目の脳卒中のリスクは、最初の脳卒中から数週間または数か月間が最も高くなります。この期間を過ぎると、リスクは減少し始めます。
脳卒中は、すぐに治療する必要がある医学的緊急事態です。頭字語 F.A.S.T.は、脳卒中の兆候を覚えておく簡単な方法であり、脳卒中が起こったと思われる場合の対処法です。最も重要な行動は、緊急支援のためにすぐに 911 または地元の緊急通報番号に電話することです。
F.A.S.T.を意味する:
- 面。その人に微笑んでもらいます。顔の片側が垂れていないか確認してください。
- アームズ。その人に両腕を上げるように言います。片方の腕が下にずれているかどうかを確認します。
- スピーチ。その人に簡単な文章を繰り返してもらいます。単語が不明瞭で、文章が正しく繰り返されているかどうかを確認します。
- 時間。人がこれらの症状のいずれかを示した場合は、時間が不可欠です。できるだけ早く病院に行くことが重要です。 911 または地域の緊急通報番号に電話してください。アクト F.A.S.T.
脳卒中の危険因子を減らすと、脳卒中になる可能性が低くなります。
脳血管疾患; CVA;脳梗塞;脳出血;虚血性脳卒中;脳卒中 - 虚血性;脳血管障害;脳卒中 - 出血性;頸動脈 - 脳卒中
- 血管形成術およびステント留置 - 頸動脈 - 放電
- 心臓病のときに活動的になる
- 脳動脈瘤修復 - 放電
- バター、マーガリン、食用油
- 筋肉のけいれんやけいれんのケア
- 頸動脈手術 - 退院
- 失語症の人とのコミュニケーション
- 構音障害を持つ人とのコミュニケーション
- 便秘 - セルフケア
- 認知症と運転
- 認知症 - 行動と睡眠の問題
- 認知症 - 日常のケア
- 認知症 - 家の中で安全を保つ
- 認知症 - 医師に何を聞くべきか
- 病気のときに余分なカロリーを食べる - 大人
- 頭痛 - 医師に何を聞くべきか
- 高血圧 - 医師に何を聞くべきか
- 転倒防止
- ストローク - 放電
- 嚥下障害
 脳
脳 頸動脈狭窄 - 左動脈の X 線
頸動脈狭窄 - 左動脈の X 線 頸動脈狭窄症 - 右動脈の X 線
頸動脈狭窄症 - 右動脈の X 線 脳卒中
脳卒中 脳幹機能
脳幹機能 小脳 - 機能
小脳 - 機能 ウィリス動脈輪
ウィリス動脈輪 左大脳半球 - 機能
左大脳半球 - 機能 右大脳半球 - 機能
右大脳半球 - 機能 動脈内膜切除
動脈内膜切除 動脈におけるプラークの蓄積
動脈におけるプラークの蓄積 ストローク - シリーズ
ストローク - シリーズ 頸椎解剖
頸椎解剖
ビラー J、ルーランド S、シュネック MJ。虚血性脳血管疾患。ダロフ RB、ジャンコビッチ J、マツィオッタ JC、ポメロイ SL、編集。 臨床実践におけるブラッドリーの神経学.第7版ペンシルバニア州フィラデルフィア: エルゼビア。 2016: 第 65 章。
クロッコ TJ、マウラー WJ。脳卒中。 In: Walls RM, Hockberger RS, Gausche-Hill M, eds. Rosen の救急医学: 概念と臨床実践.第9版ペンシルバニア州フィラデルフィア: エルゼビア。 2018:チャプ91。
1 月 CT、Wan LS、Alpert JS など。心房細動患者の管理に関する 2014 年 AHA/ACC/HRS ガイドライン: 要旨: 米国心臓病学会/米国心臓協会タスクフォースの実践ガイドラインおよびハートリズム学会の報告書。 サーキュレーション. 2014;130(23):2071-2104。 PMID: 24682348 pubmed.ncbi.nlm.nih.gov/24682348/。
1 月 CT、Wann LS、Calkins H など。 2019 AHA/ACC/HRS は、心房細動患者の管理のための 2014 AHA/ACC/HRS ガイドラインの更新に焦点を当てました: 米国心臓病学会/米国心臓協会タスクフォースの実践ガイドラインとハートリズム学会の報告書。 J AM コル カルディオール. 2019;74(1):104-132。 PMID: 30703431 pubmed.ncbi.nlm.nih.gov/30703431/。
Meschia JF、Bushnell C、Boden-Albala B、他脳卒中の一次予防に関するガイドライン: アメリカ心臓協会/アメリカ脳卒中協会の医療専門家向けの声明。 脳卒中. 2014;45(12):3754-3832。 PMID: 25355838 www.ncbi.nlm.nih.gov/pubmed/25355838。
Powers WJ、Rabinstein AA、Ackerson T など。アメリカ心臓協会脳卒中協議会。急性虚血性脳卒中患者の早期管理に関する 2018 年のガイドライン: 米国心臓協会/米国脳卒中協会の医療専門家向けのガイドライン。 脳卒中. 2018;49(3):e46-e110。 PMID: 29367334 pubmed.ncbi.nlm.nih.gov/29367334/。
リーゲル B、モーザー DK、バック HG など。心臓血管および脳卒中看護に関するアメリカ心臓協会評議会。末梢血管疾患に関する評議会;およびケアの質と結果の研究に関する評議会。心血管疾患と脳卒中の予防と管理のためのセルフケア: アメリカ心臓協会の医療専門家向けの科学的声明。 J アム ハート アソシエーション. 2017;6(9)。 pii: e006997。 PMID: 28860232 pubmed.ncbi.nlm.nih.gov/28860232/。
Wein T、Lindsay MP、Côté R、他カナダの脳卒中のベストプラクティスに関する推奨事項: 脳卒中の二次予防、第 6 版の診療ガイドライン、2017 年更新。 Int J ストローク。 2018;13(4):420-443。 PMID: 29171361pubmed.ncbi.nlm.nih.gov/29171361/。
ウェルトン PK、キャリー RM、アロノウ WS など。 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA 成人の高血圧の予防、検出、評価、管理に関するガイドライン: 米国心臓病学会の報告書/アメリカ臨床実践ガイドラインに関する心臓協会タスクフォース。 J・アム・コル・カルディオール。 2018;71(19):e127-e248。 PMID: 29146535 pubmed.ncbi.nlm.nih.gov/29146535/。
Wilson PWF、Polonsky TS、Miedema MD、Khera A、Kosinski AS、Kubin JT。血中コレステロールの管理に関する 2018 年 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA ガイドラインの系統的レビュー: 米国心臓病学会/米国心臓協会タスクフォースのレポートClinical Practice Guidelines [公開された訂正は、J Am Coll Cardiol に掲載されています。 2019 年 6 月 25 日;73(24):3242]。 J・アム・コル・カルディオール。 2019;73(24):3210-3227。 PMID: 30423394 pubmed.ncbi.nlm.nih.gov/30423394/。
ウィンスタイン CJ、スタイン J、アリーナ R など。成人脳卒中のリハビリテーションと回復のためのガイドライン: アメリカ心臓協会/アメリカ脳卒中協会の医療専門家向けのガイドライン。 脳卒中。 2016;47(6):e98-e169。 PMID: 27145936 pubmed.ncbi.nlm.nih.gov/27145936/。

